شناخت بیماری های رایج پوستی در سالمندان توسط اطرافیان به زندگی راحت تر این افراد سالخورده کمک می کند. بر اساس آمارهای کنونی ایالات متحده، جمعیت در حال افزایش است و درصد زیادی از جمعیت در رده سنی بالای 65 سال قرار دارند. انتظار می رود که این روند تا قرن 21 ادامه پیدا کند. به علاوه، با توجه به افزایش سریع جمعیت افراد بالای 80 سال، باید بر پیرپزشکی تاکید ویژه ای داشت. در این میان، توجه به پوست سالمندان بسیار مهم است. همزمان با بالا رفتن سن افراد، احتمال ابتلا به مشکلات پوستی افزایش پیدا می کند. دو نوع پیری پوست وجود دارد: پیری درونی (ذاتی) و پیری بیرونی. پیری درونی یک روند طبیعی است که برای همه افراد اتفاق می افتد؛ این در حالی است که عواملی مانند قرار گرفتن در معرض اشعه فرابنفش، سیگار کشیدن و آلاینده های محیطی باعث پیری بیرونی می شوند.
بیماری های رایج پوستی در سالمندان کدامند؟
کاهش تحرک، اختلالات ناشی از داروها و بیماری های مزمن از جمله دلایلی هستند که افراد مسن را در معرض بیماری های پوستی قرار می دهند. آترواسکلروز، دیابت شیرین، ویروس نقص ایمنی انسانی (HIV) و نارسایی احتقانی قلب برخی از بیماری هایی هستند که می توانند برای پوست ضرر داشته باشند. این بیماری ها مانع کارایی عروق و کاهش پاسخ های ایمنی می شوند و در نتیجه توانایی بدن برای بهبودی را کاهش می دهند. بسیاری از تغییرات بافتی با پیری و فتوایجینگ رخ می دهند. تنوع در اندازه، شکل و رنگ آمیزی سلول منجر به اکتودرمال دیسپلازی پوستی که برای طولانی مدت در معرض نور خورشید قرار گرفته است می شوند. ملانوسیت ها و تراکم سلول های لانگرهانس پوست کاهش پیدا می کنند.
دِرم (پوست) دچار کم سلولی و کمبود عروق خونی می شود و تراکم خود را از دست می دهد و با از بین رفتن بافت الاستیک عملکردی چین و چروک ها ایجاد می شوند. اعصاب، ریز جریان ها و غدد عرق به تدریج کاهش می یابند و منجر به کاهش تنظیم حرارت و کاهش حساسیت به سوختگی می شوند. صفحه ناخن ها نازک و شکافته می شوند و رشد آن ها کند می شود. لایه چربی زیرجلدی در گونه ها دچار آتروفی (اضمحلال) می شوند، اما مردان در ناحیه کمر و زنان در ناحیه ران ها دچار هایپرتروفی (رشد بیش از حد سلول ها) می شوند.
بسیاری از سالمندان وقت خود را در خانه سالمندان می گذرانند. مراقبین و پرسنل پزشکی با توجه به چندین مورد می توانند به کاهش یا جلوگیری از بسیاری از مشکلات پوستی در سالمندان کمک کنند. مواردی که باید در نظر گرفته شوند عبارت اند از: وضعیت تغذیه، سابقه پزشکی، داروهای مصرفی کنونی، آلرژی، محدودیت های فیزیکی، وضعیت روانی و بهداشت شخصی. در این مقاله به بررسی اختلالات رایج پوستی در سالمندان می پردازیم؛ اختلالاتی نظیر خشکی پوست، خارش، اگزما، پورپورا و نارسایی مزمن وریدی.
خشکی پوست در سالمندان
از نشانه های خشکی پوست در سالمندان می توان به خارش، زبری و ترک خوردگی پوست اشاره کرد. خشکی پوست اغلب در پاهای سالمندان دیده می شود، اما ممکن است در دست ها و خود بدن نیز ایجاد شود. پوست خشک ترک خورده است. این ترک ها در اثر از دست رفتن آب پوست ایجاد می شوند. اگر عمق این ترک ها به گونه ای باشد که مویرگ های پوستی را مختل کنند، ممکن است باعث خونریزی شوند. خاراندن باعث بریدگی، پاسخ التهابی، لیکن سیمپلکس مزمن و حتی سلولیت آدماتیک می شود. متعاقباً، آلرژن ها و عوامل بیماری زای محیطی می توانند به راحتی به پوست نفوذ کنند و خطر ابتلا به درماتیت تماسی آلرژیک و درماتیت تماسی تحریکی و همچنین عفونت را افزایش دهند. علی رغم درمان، درماتیت تماسی آلرژیک و تحریکی ممکن است دلیلی برای درماتیت مداوم و احتمالاً گسترده تر باشند. تغییرات اگزمایی ممکن است به پاسخ های ازدیاد حساسیت تاخیری، حتی در سنین بالا منجر شوند. با بروز هر گونه اختلال در سد پوستی عفونت ثانویه رخ می دهد.
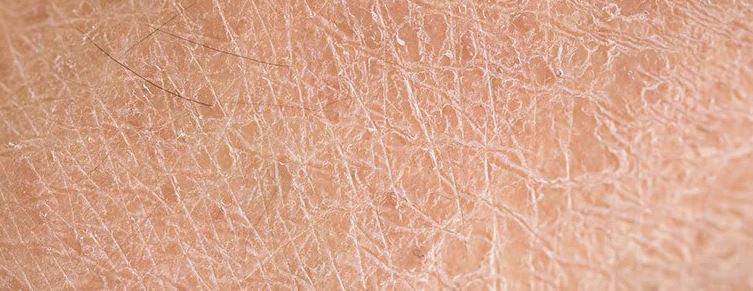 عوامل مختلفی وجود دارند که رطوبت پوست را از بین می برند. به عنوان مثال، خشکی پوست در زمستان (به دلیل کمبود رطوبت محیط) بیشتر می شود. یکی دیگر از این عوامل استفاده روزانه از شوینده ها و یا حمام کردن هستند، آن هم بدون این که جایگزینی برای نرم کننده های طبیعی پوست در نظر گرفته شود. به علاوه، بیماری های کنونی، درمان ها و داروها باعث می شوند که فرد در سنین بالا مستعد خشکی پوست شود.
عوامل مختلفی وجود دارند که رطوبت پوست را از بین می برند. به عنوان مثال، خشکی پوست در زمستان (به دلیل کمبود رطوبت محیط) بیشتر می شود. یکی دیگر از این عوامل استفاده روزانه از شوینده ها و یا حمام کردن هستند، آن هم بدون این که جایگزینی برای نرم کننده های طبیعی پوست در نظر گرفته شود. به علاوه، بیماری های کنونی، درمان ها و داروها باعث می شوند که فرد در سنین بالا مستعد خشکی پوست شود.
برخی از عوامل پیشین عبارت اند از: پرتودرمانی، مرحله آخر بیماری کلیوی، کمبود تعذیه ای (به ویژه روی و اسیدهای چرب ضروری)، اختلالات تیروئید و اختلالات عصبی همراه با کاهش تعریق، داروهای ضد آندروژن، استفاده از دیورتیک (داروهای ادرارآور)، ویروس اِچ آی وی و بدخیمی ها. کم آبی پوست و کمبود چربی در خشکی پوست بسیار موثر هستند. ناتوانی پوست در حفظ رطوبت و ایجاد یک سد موثر مستقیماً بر خشکی پوست در سالمندان تاثیر می گذارند. خشکی پوست با پوسته پوسته شدن، ترک خوردگی، التهاب، درماتیت و عفونت همراه است. برای جلوگیری از عوارض، باید چرخه معیوب خشکی را شکست.
درمان خشکی پوست در سالمندان
کراتولیتیک ها، مرطوب کننده ها و استروئیدها درمان های اصلی خشکی پوست هستند. لوسیون آمونیوم لاکتات 12 درصد در کاهش خشکی پوست موثر است. افراد با پوست حساس ممکن است به برخی از محصولات فرموله شده با آلفا هیدروکسید اسید (AHAs) حساسیت نشان دهند؛ بنابراین یک فرمول سازگار با پوست حساس باید جایگزین شود. استفاده مداوم از نرم کننده ها پوسته پوسته شدن را کاهش می دهد. استفاده از استروئیدهای موضعی (کلاس 3 تا 6) در موارد متوسط تا شدید توصیه می شود. در صورت خارش باید از داروهای ضد خارش استفاده کرد. راه های دیگر جلوگیری از خشکی پوست عبارت اند از:
- کاهش دفعات حمام کردن با آب ولرم
- استفاده حداقلی از صابون های غیر محرک
- استفاده نکردن از شوینده های خشن
- استفاده مداوم از مرطوب کننده حتی بر روی پوست مرطوب
- جلوگیری از اصطکاک ناشی از پارچه، لباس های زبر و مواد ساینده
- استفاده از مرطوب کننده هوا در محیط های خشک
خارش پوست در سالمندان
از نشانه های بارز خارش پوست در سالمندان می توان به خاراندن پوست و التهاب اشاره کرد. این وضعیت اغلب با دیگر بیماری های زمینه ای همراه است. این تصور وجود دارد که خارش ناشی از اثر هیستامین است و منحصراً توسط سیستم عصبی محیطی ایجاد می شود. خارش میل به خاراندن را ایجاد می کند. خاراندن باعث ایجاد یک پاسخ التهابی مبتنی بر ایمنی شناسی می شود. مشکل خارش پوستی شایع ترین مشکل پوستی در سالمندان است. خارش می تواند منشا روانی نیز داشته باشد. با این حال، برخی از شرایط پوستی و متابولیکی وجود دارند که منجر به خارش می شوند. خشکی پوست در سالمندان شایع ترین بیماری پوستی زمینه ای است. از دیگر بیماری های پوستی می توان به آلودگی بیرونی، عفونت (قارچی، باکتریایی و ویروسی)، لیکن پلان، خارش ندولار، درماتیت، اگزما و میلیاریا اشاره کرد.
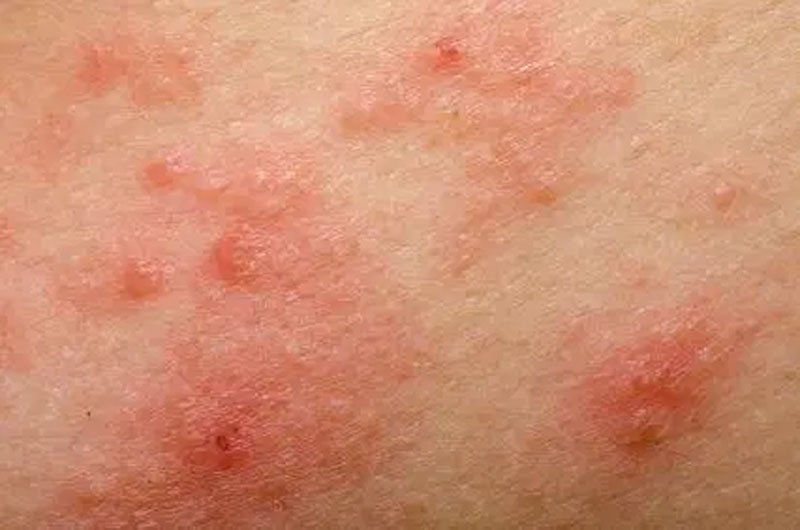 شرایط متابولیکی زمینه ای که می توانند باعث خارش شوند نارسایی کلیه، اِچ آی وی، دیابت شیرین، اختلال تیروئید، اختلال پاراتیروئید، هایپرویتامینوز A، کم خونی ناشی از فقر آهن، نوروپاتی، بیماری کبدی، بدخیمی و داروها را شامل شوند. درمان در وهله اول بر تسکین خارش و سپس بر تشخیص علت متمرکز است. برای به حداکثر رساندن اثربخشی، استراتژی درمان خارش با شرایط زمینه ای خاص تنظیم می شود. خارش به عنوان یکی از نشانه های التهاب شناخته شده است. التهاب نتیجه فعال شدن واکنش ایمنی بدن است که معمولاً در پاسخ به یک آنتی ژن رخ می دهد. سلول های پوستیِ درگیر دارای مولکول های IgE روی سطح خود هستند. نقش فیزیولوژیکی اصلی IgE تحریک التهاب حاد است. همچنین ترکیباتی مانند هیستامین و هپارین (آمین های وازواَکتیو) آزاد می شوند. هیستامین باعث گشاد شدن عروق خونی کوچک می شود و هپارین به عنوان یک ضد انعقاد عمل می کند.
شرایط متابولیکی زمینه ای که می توانند باعث خارش شوند نارسایی کلیه، اِچ آی وی، دیابت شیرین، اختلال تیروئید، اختلال پاراتیروئید، هایپرویتامینوز A، کم خونی ناشی از فقر آهن، نوروپاتی، بیماری کبدی، بدخیمی و داروها را شامل شوند. درمان در وهله اول بر تسکین خارش و سپس بر تشخیص علت متمرکز است. برای به حداکثر رساندن اثربخشی، استراتژی درمان خارش با شرایط زمینه ای خاص تنظیم می شود. خارش به عنوان یکی از نشانه های التهاب شناخته شده است. التهاب نتیجه فعال شدن واکنش ایمنی بدن است که معمولاً در پاسخ به یک آنتی ژن رخ می دهد. سلول های پوستیِ درگیر دارای مولکول های IgE روی سطح خود هستند. نقش فیزیولوژیکی اصلی IgE تحریک التهاب حاد است. همچنین ترکیباتی مانند هیستامین و هپارین (آمین های وازواَکتیو) آزاد می شوند. هیستامین باعث گشاد شدن عروق خونی کوچک می شود و هپارین به عنوان یک ضد انعقاد عمل می کند.
دیواره رگ های خونی پوست دارای گیرنده های لنفوسیتی در سطح خود هستند که به مهاجرت لنفوسیت ها از خون به بافت کمک می کنند و التهاب را تنظیم می کنند. مالش مکرر، خاراندن و لمس کردن (توسط جسم خارجی یا خود فرد)، منجر به بروز التهابات پوستی و رنگدانه ای می شوند. برخی از این التهابات شامل بریدگی، خارش ندولار و لیکن سیمپلکس مزمن هستند.
درمان خارش پوست در سالمندان
درمان های اولیه بر روی تسکین فوری خارش متمرکز هستند. هدف از درمان اولیه کند کردن واکنش التهابی است. رژیم های درمانی و محصولات توصیه شده برای خارش بسیار متغیر هستند. اقدامات غیر دارویی نظیر دوری از آب داغ و محرک ها، حفظ رطوبت مناسب پوست، استفاده از کمپرس آب سرد و کوتاه کردن ناخن ها می توانند در موارد خفیف موثر واقع شوند. درمان های موضعی مانند استفاده از مرطوب کننده ها، نرم کننده ها، ترکیبات قطران، کورتیکواستروئیدهای موضعی، بی حس کننده های موضعی نظیر بنزوکائین و دیبوکائین و پراموکسین HCL (به تنهایی یا همراه با منتول، پترولاتوم یا بنزیل الکل) نیز مفید هستند.
یافتن علت اصلی خارش پوست در سالمندان با معاینه فیزیکی و ارزیابی نتایج آزمایشگاهی شروع می شود. بالا بردن کارایی درمان و تنظیم درمان با توجه به علت اصلی از اهداف اصلی هستند. به عنوان مثال، کرم دوکسپین در خارش پوستِ همراه با اگزما بسیار موثر است. از این کرم به تنهایی می توان برای درمان خارش شدید و یا در شرایط مزمن همراه با کورتیکواستروئیدها استفاده کرد. اجتناب از صابون های معطر، مواد شیمیایی محرک و آب داغ به کاهش خارش کمک می کند؛ به خصوص در سالمندانی که دچار خشکی پوستِ ناشی از افزایش سن هستند.
درماتیت یا اگزما یکی از بیماری های رایج پوستی در سالمندان
اگزمای استاتیک، اگزمای نومولار، درماتیت سبورئیک، اگزمای گرانشی و اگزمای اتوپیک در شاخه درماتیت یا اگزوما قرار دارند و یکی از بیماری های رایج پوستی در سالمندان می باشد. برخی از این اختلالات معمولاً در سالمندان دیده می شوند. از نشانه های اگزمای نومولار می توان به زخم ها خارش دار و سکه ای شکل اشاره کرد. این زخم ها بیشتر در پاها، اندام های فوقانی، پشت دست ها و بدن دیده می شوند.
استفاده از استروئیدها و نرم کننده های موضعی قوی نظیرِ ژل نفتی می تواند درمان مناسبی باشد. عفونت های ثانویه باید با آنتی بیوتیک هایی که استافیلوکوک ها را پوشش می دهند (مانند دیکلوکساسیلین و سفالکسین) درمان شوند. همچنین باید مراقب عفونت های شدید مانند استافیلوکوکوس اورئوس مقاوم به متی سیلین بود.
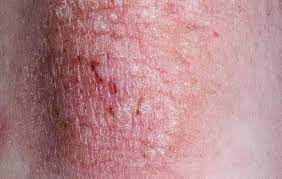 درماتیت استازیس با نارسایی وریدی، اِدِم و رگ های واریسی رخ می دهد. رنگ قهوه ای ناشی از رسوب هموسیدرین است. این بیماری می تواند منجر به افزایش حساسیت به زخم یا سلولیت شود. درماتیت استازیس حاد می تواند منجر به واکنش id یا autosensitization dermatitis شود؛ حالتی که روی اندام ها جوش های متقارن ایجاد می شود.
درماتیت استازیس با نارسایی وریدی، اِدِم و رگ های واریسی رخ می دهد. رنگ قهوه ای ناشی از رسوب هموسیدرین است. این بیماری می تواند منجر به افزایش حساسیت به زخم یا سلولیت شود. درماتیت استازیس حاد می تواند منجر به واکنش id یا autosensitization dermatitis شود؛ حالتی که روی اندام ها جوش های متقارن ایجاد می شود.
درماتیت سبورئیک با خشکی پوست، اریتماتوز، پوسته پوسته شدن پوست سر و صورت، بدن و یا ناحیه آنوژنیتال ظاهر می شود. به دلیل بالا رفتن احتمال بروز این نوع درماتیت همراه با بیماری پارکینسون، فلج چهار اندام و اختلالات عاطفی ممکن است سیستم عصبی مرکزی در شدت این اختلال نقش داشته باشد. مالاسزیا فورفور نیز در این اختلال نقش دارد. از جمله درمان های این اختلال می توان به استفاده روزانه از کتوکونازول یا سیکلوپیروکس اشاره کرد.
ممکن است در موارد شدید و در صورت وجود عفونت ثانویه به کتوکونازول خوراکی یا فلوکونازول و آنتی بیوتیک های استافیلوکوک نیاز باشد. بیماری های پوستی روانی نظیر لیکن سیمپلکس مزمن، خارش ندولار، خراش های عصبی و هذیان انگلی هستند. ضایعات لیکن سیمپلکس مزمن خود را به عنوان پلاک های پوسته دار قرمزرنگ و لیکنیزه شده نشان می دهند. این اختلال معمولاً در بیماران آتوپیک که به ضایعات خارش دار حساس هستند، رخ می دهد.
این بیماران معمولاً ناحیه ای را که دچار خارش است می مالند، می خراشند و آن را تحریک می کنند. اصلاح رفتار همراه با خیساندن و استفاده از استروئیدهای موضعی برای ضایعات بدن می توانند درمان مناسبی باشند. ممکن است برای درمان پوست سر و ندول ها (گرهک ها) پوست سر به تزریق تریامسینولون استونید و محلول های فلوسینونید یا کلوبتازول یا فوم ها برای ضایعات مقاوم نیاز باشد.
ممکن است پرولیگو نودولاریس نظیر لیکن سیمپلکس مزمن به استرس مرتبط باشد و زخم ها ناشی از عادت خاراندن باشند. ندول ها به طور مشخص اریتماتوز یا هایپرپیگمانته هستند. آن ها معمولاً ندول های کراتوتیک پراکنده و مجزا بر روی اندام ها هستند. ممکن است تریامسینولون استونید یا دیگر کورتیکواستروئیدهای موضعی در نواحی آسیب دیده مورد استفاده قرار گیرند.
ممکن است از استروئیدهای قوی تری مانند بتامتازون استفاده شود. نوار کورتیکواستروئید نیز ممکن است در نظر گرفته شود. درمان های مشابهی ممکن است برای زخم های عصبی (ناشی از اختلال کندن پوست) در نظر گرفته شوند. زمانی که یک بیماری در هیچ الگوی منظمی قرار نمی گیرد، می توان به بریدگی های عصبی اشاره کرد. علاوه براین، بیمار ممکن است اقرار کند که از کندن پوست خود به عنوان راهی برای تخلیه استرس استفاده می کند.
درمان اگزما پوستی در سالمندان
به طور معمول پوست نشان دهنده وضعیت زندگی یک فرد است و به مراقبین و پزشکان فرصتی می دهد تا در جهت بهبود زندگی بیمار تلاش کنند. راهکارهای روان درمانی مانند برقراری روابط سازنده بین بیمار و پزشک، آموزش به بیماران جهت اجتناب از آسیب رساندن به خود، یافتن منشا استرس می توانند در بالا بردن آگاهی بیماران نسبت به عوامل محرک موثر باشند. بیمارانی که از حس خزیدن انگل بر روی آن ها شکایت دارند، آن هم بدون شواهدی دال بر وجود انگل، ممکن است دچار هذیان انگلی باشند. این وضعیت یک اختلال روانی است و نه یک اختلال پوستی. اعتیاد به مواد مخدر، سموم، کمبود مواد غذایی و تصلب شرایین ممکن است در شکل گیری این اختلال نقش داشته باشند. برای بیمارانی که دچار اضطراب هستند، هیدروکسیزین یا آلپرازولام و برای بیمارانی که دچار توهم هستند، پیموزید یا هالوپریدول را در نظر بگیرید.
پورپورا یکی از بیماری های رایج پوستی در سالمندان
پورپورا ممکن است در اثر کاهش تعداد پلاکت ها (ترومبوسیتوپنی)، ناهنجاری های پلاکتی، نقص عروقی، تروما یا واکنش های دارویی ایجاد شود. افراد مسن مستعد خونریزی در پوست هستند. افزایش سن باعث کاهش تدریجی تعداد رگ های خونی و الیاف الاستیک و همچنین از دست رفتن کلاژن و چربی پوست می شود. این امر باعث نازک شدن پوست و افزایش آسیب پذیری در برابر آسیب های خارجی می شود. بسیاری از سالمندان داروهایی مصرف می کنند که می توانند باعث ترومبوسیتوپنی (کمتر از 100000 پلاکت در هر میلی متر مکعب) و به دنبال آن پورپورا شوند. زمانی که تعداد پلاکت ها کمتر از 50000 در هر میلی متر مکعب باشد، بروز خونریزی پس از سانحه شایع است.
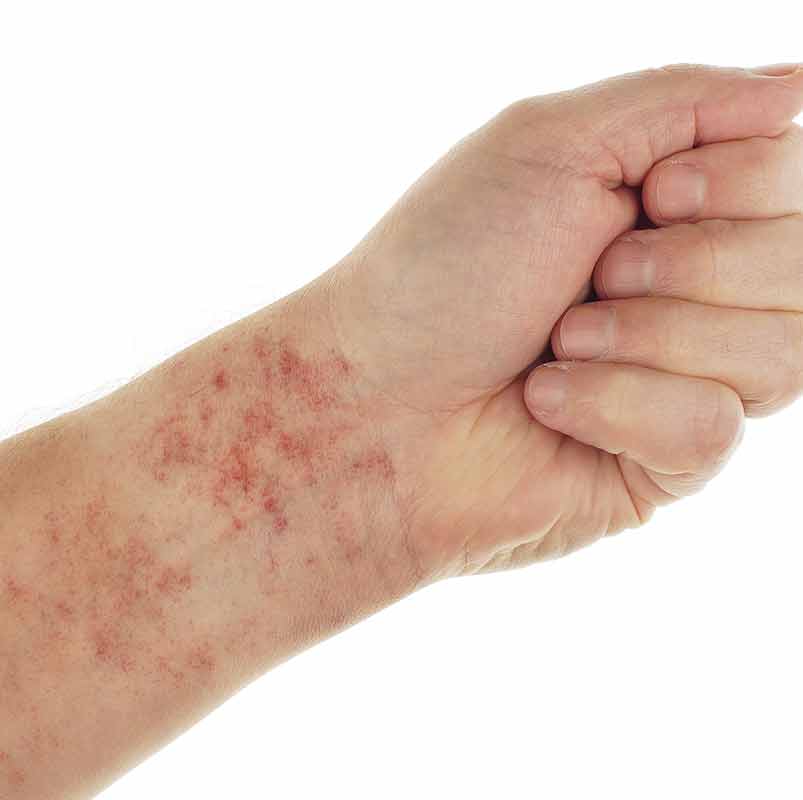 زمانی که تعداد پلاکت ها به کمتر از 20000 در هر میلی متر مکعب برسد، ممکن است خونریزی خود به خودی رخ دهد. داروهایی که معمولاً با ترومبوسیتوپنی مرتبط هستند شامل پنی سیلین ها، کینن، کینیدین، دیورتیک های تیازیدی، متیل دوپا و هپارین می باشند. پورپورای ترومبوسیتوپنیک به صورت پتشی و یا اکیموز ناشی از کاهش تعداد پلاکت ها بروز می کند. پتشی ها، ماکول ها (لکه های پوستی) کوچک، غیر قابل لمس و مایل به قرمز هستند. اکیموزها ضایعات بزرگ تر (بیش از 0.5 سانتی متر) آبی مایل به سیاه هستند.
زمانی که تعداد پلاکت ها به کمتر از 20000 در هر میلی متر مکعب برسد، ممکن است خونریزی خود به خودی رخ دهد. داروهایی که معمولاً با ترومبوسیتوپنی مرتبط هستند شامل پنی سیلین ها، کینن، کینیدین، دیورتیک های تیازیدی، متیل دوپا و هپارین می باشند. پورپورای ترومبوسیتوپنیک به صورت پتشی و یا اکیموز ناشی از کاهش تعداد پلاکت ها بروز می کند. پتشی ها، ماکول ها (لکه های پوستی) کوچک، غیر قابل لمس و مایل به قرمز هستند. اکیموزها ضایعات بزرگ تر (بیش از 0.5 سانتی متر) آبی مایل به سیاه هستند.
رنگ این ضایعات به دلیل تخریب خون تجمع یافته توسط آنزیم ها روشن می شود. تمرکز اصلی درمان پورپورا باید بر روی علت آن باشد. ممکن است تجویز گلوکوکورتیکوئیدهای خوراکی و ایمونوگلوبین ضروری باشد. اگر تعداد پلاکت ها بسیار کم باشد (کمتر از 10000 پلاکت در هر میلی متر مکعب)، ممکن است نیاز به تزریق پلاکت باشد. پارگی های پوستی اغلب ناشی از پورپورا هستند که در اثر ترومایِ ناخواسته باز شده اند.
درمان پورپورا در سالمندان
درمان این مشکل بسیار سخت است، به خصوص در بیمارانی که استروئید مصرف می کنند. استفاده از محافظ پوست و طراحی محیط زندگی به گونه ای که از بروز آسیب جلوگیری شود، از اقدامات مهم در این زمینه هستند.
نارسایی مزمن وریدی در سالمندان
نارسایی مزمن وریدی به دلیل فشار خونِ ناشی از نارسایی دریچه ای است. عوامل اتیولوژیک مانند وراثت، ایستادن طولانی مدت و ترومبوز وریدی است. این بیماری ممکن است به صورت اِدِم، واریس، تغییر رنگ قهوه ای، نئوواسکولاریزاسیون سطحی، درماتیت و زخم های وریدی (شایع ترین در قسمت داخلی ساق پا) بروز پیدا کند. درمان هایی مانند بالا بردن پاها، ورزش، پوشیدن جوراب ساق بلند، جراحی، کورتیکواستروئیدهای خفیف تا متوسط و آنتی بیوتیک های خوراکی در صورت وجود عفونت ثانویه موثر هستند.
جمع بندی
احتمال بروز اختلالات پوستی در سالمندان وجود دارد. دو مورد از مهم ترین آن ها خشکی و خارش پوست هستند. خارش پوست با خاراندن و اغلب چندین بیماری پوستی و سیستمیک دیگر همراه است. با این حال، خارش پوست می تواند منشا روانی داشته باشد. خشکی پوست شایع ترین بیماری پوستی زمینه ای است. برخی از بیماری های عفونی، متابولیک، کبدی، خونی و سایر بیماری های سیستمیک با خارش همراه هستند. تسکین سریع خارش پوست اولین هدف درمان است. پس از این مرحله، معاینه فیزیکی و آزمایشات برای پیدا کردن علت اصلی اختلال ضروری هستند. در این مقاله به بسیاری از دیگر مشکلات پوستی سالمندان اشاره ای نشده است.
کمبود مواد غذایی، زخم بستر، بولوس پمفیگوئید، عفونت ها، تومورها، آلوپسی، اختلالات حساسیت به نور، سندروم های پارانئوپلاستیک و اریترودرمی از دیگر بیماری هایی هستند که باید به آن ها توجه کرد. بسیاری از بیماری های پوستی موضعی هستند، اما بیماری هایی که از دیگر اندام ها منشا می گیرند نیز، اغلب بر روی پوست ظاهر می شوند. همانطور که قبلاً گفته شد، بیماری های مزمن مانند دیابت و اِچ آی وی تشخیص و درمان اختلالات پوستی را با مشکل مواجه می کنند. از آنجایی که جمعیت انسانی عمر طولانی تری دارند، بیماری های مزمن از جمله بیماری های پوستی شیوع بیشتری خواهند داشت؛ از این رو و به منظور مراقبت از جمعیت رو به رشد سالمندان، توجه به این موضوع از اهمیت بسیاری برخوردار است.
منبع: hmpgloballearningnetwork





بدون دیدگاه